МРТ наружных половых органов у мужчин и женщин стал возможен после разработки современных алгоритмов диагностики, использования оборудования высокой мощности свыше 1,5 Тесла.
Еще несколько лет назад единственным безопасным способом исследования половых органов являлось УЗИ. Эхоскопия позволяет обнаружить крупные органические образования, которые могут быть кистами, полипами, доброкачественными и злокачественными образованиями. Применение магнитно-резонансной, томографии позволяет верифицировать не только инородные образования, но и отследить изменения мягких тканей, которые могут возникать раньше, чем появление опухолевого узла.
МРТ наружных половых органов у мужчин – что видно
Информативный метод диагностики наружных половых органов – МРТ. После проведения сканирования видно нарушение целостности белковой оболочки, кровоизлияний, травматических повреждений полового члена, деструктивных изменений. УЗИ не обладает такими возможностями из-за отсутствия проникновения сигнала вглубь мягких тканей.
 МРТ половых органов мужчины – нарушение целостности белковой оболочки
МРТ половых органов мужчины – нарушение целостности белковой оболочки
Существуют некоторые уникальные нозологические формы, которые можно выявить с помощью магнитно-резонансного сканирования. Таким вариантом является болезнь Пейрони, которая в медицине именуется фибропластической индурацией кавернозных тел. С помощью сканирования удается установить точную локализацию бляшки, оценить размеры фибропластического участка. После МР-обследования у хирургов достаточно информации для качественного удаления патологического участка.
У мужчин при разрыве яичников возникает гематома, выраженный болевой синдром не дает возможности для клинического обследования. Только на МРТ видна степень кровоизлияния, повреждение окружающих тканей. После сканирования удается определить дальнейшую тактику лечения патологии.
МРТ мужских половых органов – это безопасное обследование. При сравнении с рентгеновскими методами прослеживается существенное достоинство магнитно-резонансной томографии – безопасность для репродуктивных органов. Процедура не приводит к лучевой нагрузке на пациента. Исключается вероятность мутаций сперматозоидов и яйцеклеток.
МР-сканирование позволяет провести дифференциальную диагностику между аномалиями, травматическим повреждением, органическими образованиями половых органов.
После МРТ половых органов у мужчин виден характер травмы полового члена:
1. Проникающее ранение;
2. Ампутация половых органов;
3. Повреждение мягких тканей;
4. Уменьшение длины члена;
5. Выраженное кровотечение;
6. Застойные изменения;
7. Отек плоти;
8. Перелом полового члена.
Установление характера повреждения позволяет врачам определить оптимальную тактику лечения заболевания.
Магнитно-резонансная томография позволяет провести качественную диагностику, определить суть болезни. Выяснить наличие проблем после проведения магнитно-резонансной томографии при обращении пациента со специфическими жалобами не сложно, но существует серьезное ограничение – психология мужчины. Только при появлении сильного болевого синдрома, значительной ишемии половых органов человек обращается к врачу. Откладывать не следует, но если мешает стеснительность, можно получить второе мнение анонимно у врачей нашего ресурса. Лучше сделать МРТ мужских половых органов платно в частной клинике, чем запускать необратимые изменения репродуктивной системы.
Раннее лечение заболевания предотвращает формирование необратимых изменений в тканях.
Что видно на МРТ половых органов у мужчин:
1. Простатит;
2. Опухоль;
3. Везикулит (воспаление семенных пузырьков);
4. Аденома предстательной железы;
5. Травматические повреждения полового органа.
Из-за стеснительности мужчины редко обращаются к врачам. Как правило, направление на магнитно-резонансное сканирование выдает врач-уролог, который после обследования обнаруживает проблемы с мочеполовым трактом мужчины.
Мрт при везикулите у мужчин
Воспаление семенных пузырьков диагностируются после магнитно-резонансного сканирования с высокой степенью достоверности. Существуют отечественные практические исследования, указывающие на качество МР-сканирования при подозрении на везикулит у мужчин.
Диагноз можно считать установленным при возникновении следующих МР-признаков заболевания:
1. Специфические изменения сигнала от семенных пузырьков вследствие утолщения стенки;
2. Понижение интенсивности сигнала на Т2-взвешенном режиме;
3. Качественные искажения при геморрагическом содержимом пузырьков;
4. Несимметричные изменения органа;
5. Незначительная выраженность воспаления при простатите;
6. Отчетливые изменения жидкостного секрета при везикулите.
При гиперплазии предстательной железы увеличивается число ацинусов. Сигнал от центральной части простаты при патологии сопровождается усилением интенсивности, возникновением неоднородности структуры. Гиперплазия стромы характеризуется не только увеличением количества соединительной ткани, но и скоплением гладкомышечных клеток. Такие морфологические структуры хорошо визуализирует МРТ.
В норме МР-сигнал от простаты средней интенсивности, достаточно однородный. После магнитно-резонансной томографии удается верифицировать характер роста аденомы или распространенность гиперплазии предстательной железы. Обследование указывает на локализацию образования по отношению к уретре, прямой кишке.
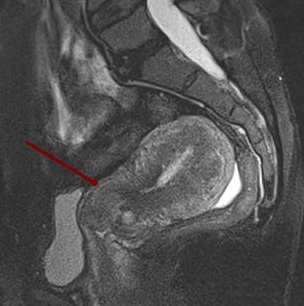 Магнитно-резонансная томография половых органов при нейроциркуляторной дистонии
Магнитно-резонансная томография половых органов при нейроциркуляторной дистонии
• Кисты предстательной железы – характеризуются гипоинтенсивным сигналом на Т2-взвешенном режиме, гиперинтенсивным импульсом при Т1-взвешенной последовательности. Аналогичное сочетание возникает при утолщении стенок;
• При везикулите прослеживается понижение сигнала на Т2 и понижение на Т1 режимах. Самые четкие изменения при обследовании появляются при наличии геморрагического содержимого внутри семенных пузырьков;
• Абсцессы простаты сопровождаются наличием на томограмме овальных или округлых очагов за счет деструкции органа. Контуры образования неровные, появление неоднородного сигнала в центральной части возникнет при скоплении гноя.
МРТ наружных половых органов у мужчины – это исследование с высокой специфичностью, достоверностью, неинвазивностью, отсутствием радиационной нагрузки на пациента.
МРТ половых органов у женщин при подозрении на опухоли
У женщин МРТ половых органов рациональнее проводить с контрастом. При внутривенном введении контрастного вещества повышается вероятность определения размеров и структуры опухоли.
Верифицировать с помощью магнитно-резонансного сканирования можно не только злокачественные, но и доброкачественные образования – миома матки, полипы эндометрия.
Запущенные злокачественные опухоли женских половых органов (рак матки, яичников, малого таза, влагалища) небольших размеров сопровождаются поражением близлежащих тканей, которые хорошо верифицировать с помощью магнитно-резонансного сканирования.
Еще большую опасность для здоровья женщины представляют метастазы первичных опухолей в половую сферу, малый таз. Вторичные образования появляются в костях, мягких тканях.
После сканирования иногда удается обнаружить пороки развития матки, кистозные полости.
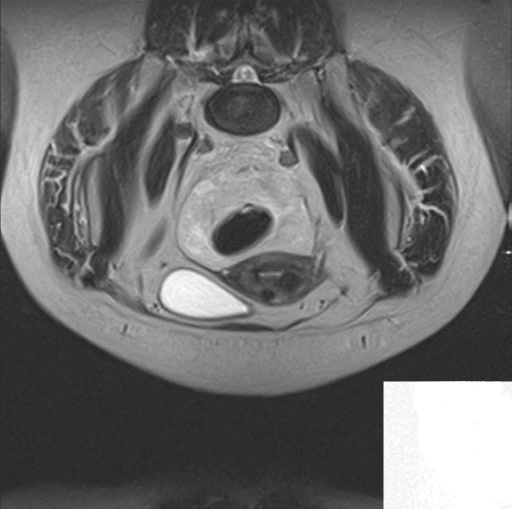 МРТ женских половых органов в норме
МРТ женских половых органов в норме
Некоторые гинекологи рекомендуют женщинам сделать мрт половых органов при наличии бесплодия. Причиной нозологии может быть миома матки, аденоматоз, гиперплазия эндометрия, полипы в органах мочеполового тракта.
Для определения злокачественных новообразований рациональнее проводить контрастное исследование половых органов.
Есть ряд показательных исследований, показывающих высокую специфичность магнитно-резонансного сканирования при раке шейке матки у женщин. На основе экспериментов удается выявить первичный размер около 3 см на Т1-взвешенном режиме. При сканировании на Т2 последовательности прослеживается увеличение размеров образования примерно в 6 раз. При использовании Т3 режима размеры новообразования будут еще больше. С увеличением мощности оборудования повышается вероятность диагностики опухолей репродуктивной сферы у женщин.
Нужно отметить, что размер злокачественной опухоли равный 3 см – это запущенное образование. При нем вероятно присутствие метастазов в близлежащие и отделенные лимфатические узлы. Если образование прослеживается только на Т1, то шейка матки не изменяется. Для определения образования на начальном этапе следует изучать толщину стенки на разных последовательностях. Для этого требуется мощное оборудование.
При раке матки прогрессирование злокачественного образования определяется не столько увеличением размера узла, сколько изменением окружающих тканей, поражением влагалища, эндометрия, прорастанием в прямую кишку или мочевой пузырь. Данные изменения хорошо визуализируются после магнитно-резонансного сканирования. Более низкой специфичностью характеризуется УЗИ. При анализе практических обследований прослеживается разница между результатами УЗИ и МРТ. Такие практические результаты указывают на обнаружение рака матки с прорастанием во влагалище на УЗИ, тогда как на МРТ дополнительно показывает поражение прямой кишки или мочевого пузыря.
Вовлечение в опухолевый процесс окружающих тканей на магнитно-резонансной томограмме обладает высокой степенью достоверности. Магнитно-резонансное сканирование позволяет с максимальной специфичностью отследить поражение прямой кишки и мочевого пузыря при наличии опухоли у пациента. Рациональность обследования при подозрении на опухоли повышается из-за возможности поражения лимфатических узлов. При размерах образований более 10 мм не возникает сомнений в патологических изменениях. Меньшие размеры лимфоузлов в норме. Единственным признаком метастазов является неоднородность структуры, но для обнаружения начальных изменений требуется высокая квалификация врача лучевой диагностики.
Практика показывает, что верифицировать поражение лимфатических узлов легче одновременно с увеличением размеров первичной опухоли. Значительная патология регионарного лимфатического коллектора при отдаленном метастазировании прослеживается не только при магнитно-резонансном сканировании, но и на УЗИ.
Европейские специалисты разработали специальные алгоритмы, позволяющие выявить патологию лимфоузлов при увеличении размеров свыше 7 мм. Ультразвуковое сканирование не позволяет достигнуть аналогичной степени достоверности, сравнимой с МРТ.
Существует масса подтверждающих обследований, указывающих на обнаружение подозрительных образований на УЗИ без выявления увеличенных лимфоузлов. Повторное магнитно-резонансное сканирование позволило определить даже удаленное метастазирование в лимфатический коллектор.
На основе описанной информации можно сделать заключение относительно более низкой достоверности ультразвукового исследования, как на первичном, так и на вторичном этапе выявления характера злокачественных новообразований половых органов, мочеполового тракта. Если медицинская клиника оснащена аппаратами МРТ, рациональнее верифицировать патологию с применением обоих методов диагностики.
Современные алгоритмы МРТ позволяют определить увеличенные лимфатические узлы, что важно для определения тактики лечения пациента. При отсутствии в медицинской клинике возможности для проведения магнитно-резонансного сканирования и обнаружении подозрений на раковую опухоль, рекомендуется выполнить сканирование платно. Жизнь важнее, чем гиподиагностика нозологии. Лучше своевременно сделать МРТ женских половых органов, чем оставить запущенную злокачественную опухоль.
Другие статьи из раздела «Общие вопросы МРТ»



