Содержание:
Когда прибегают к исследованию на маммографе
Погрешности маммографии как метода исследования
Ошибочная интерпретация маммограммы
Биопсия или второе мнение врача - что лучше
Маммография – метод исследования для профилактики социально-значимых заболеваний, к каким относятся злокачественные образования молочных желез.
Рак молочной железы на сегодняшний день выходит на первые позиции среди женских раковых заболеваний. Об этом свидетельствует врачебная практика и высокие показатели: 42 заболевших на 100000 женщин в пределах популяции.
Как известно, доброкачественные новообразования тоже имеют свойство перерождаться или стимулировать появление злокачественных опухолей. Процент вероятности небольшой, но несвоевременное внимание к доброкачественной опухоли порой приводит к негативным последствиям. Поэтому такие заболевания, как аденома, фиброаденома, внутрипротоковая паппилома, липома, липогранулема, жировой некроз или олеогранулема тоже имеют большую важность для врача и пациента.
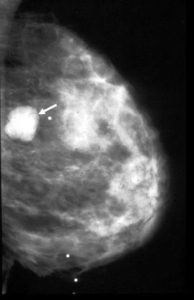
Рис. 1: Доброкачественное новообразование молочной железы - фиброаденома
В 2004 году ученые подсчитали, что вероятность заболеть раком молочной железы у девочки от момента рождения до смерти составляет 4%, умереть от рака молочной железы - 2%. Фактически получается, что каждая 25-ая женщина заболеет и каждая 50-ая умрет.
Исходя из неутешительных подсчетов ученых, напрашивается абсолютно точный вывод, что маммография носит обязательный характер и должна входить в список ежегодных скриннинговых исследований у любой женщины, в особенности, в возрасте от 35 лет.
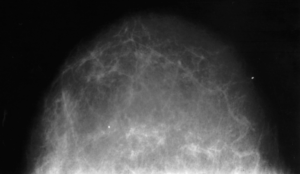
Рис. 2: Молочная железа пациентки 64 лет
На Рис. 2 мы видим замещение железистой ткани жировой, что типично для пациенток данного возраста. Согласно снимку, молочная железа женщины находится в норме – без уплотнений и образований.
Когда прибегают к исследованию на маммографе
Обследование женской молочной железы всегда начинается с пальпации. Это нехитрая процедура, которую каждая женщина старше 18 лет может и должна выполнять регулярно без посещения врача. Суть осмотра заключается в осмотре своей молочной железы перед зеркалом и её ощупывание.
Пальпацию проводят в период от 6-го до 12-го дня менструации. Женщинам, у которых наступила менопауза, рекомендуется проводить самостоятельное обследование груди раз в месяц, например, 1-го числа.
После того, как женщина заподозрила у себя какое-либо образование или узел, она обращается к врачу. Специалист заново проводит пальпацию желез. При этом врач определяет величину лимфатических узлов (чем больше узел в размерах, тем хуже прогноз), консистенцию (чем тверже лимфатический узел, тем хуже прогноз), число пораженных лимфатических узлов (чем больше поражено лимфатических узлов, тем, соответственно, хуже прогноз). Молочные железы у женщин в норме содержат большое количество лимфатических узлов. При злокачественной опухоли первым делом поражаются лимфатические узлы - подмышечные, подключичные, грудные и шейные.
Прогноз после пальпации молочной железы с образованием зависит от размеров, степени мягкости и общего количества пораженных лимфатических узлов. Но маммография в этом случае выполняется обязательно!
И только после пальпации для подтверждения или опровержения прогноза врач назначает инструментальные методы исследования молочных желез, а именно, маммографию. Радиолог способен более точно визуализировать патологический очаг и описать лимфатические узлы.
Опираясь на более точные в отличие от «слепой» пальпации данные маммографии, врач-онколог присваивает стадию процесса и планирует лечение.
Какова вероятность ошибки маммографии груди
Маммография способна выявить рак молочных желез на ранних стадиях, что увеличивает выживаемость.
Доказано, что пятилетняя выживаемость у женщин с локализованными формами рака составляет 85%. У женщин, у которых вовлечены лимфатические узлы в патологический процесс пятилетняя выживаемость составляет 70%. У женщин, у которых опухоль дала метастазы, пятилетняя выживаемость составляет 20%.
Но может ли маммография ошибаться в диагнозе «рак»?
В 95% случаев речь идет об аденокарциноме – злокачественной опухоли, которая преимущественно встречается. Остальные 5% случаев – за аденосаркомой.
Аденокарцинома, которая поражает протоки молочной железы, носит определение дуктальной. Патология встречается в 70% случаев среди всех разновидностей аденокарцином. 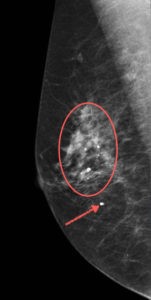
Рис. 3: Дуктальная аденокарцинома на маммографии
Перед вами снимок молочной железы пациентки, которая самостоятельно при помощи пальпации обнаружила узел. Во время визита к онкологу была назначена маммография. По результатам исследования поставлен диагноз: дуктальная аденокарцинома. Опухоль на Рис. 3 взята в овал. Стрелкой обозначена кальцификация.
В случае с маммографией ошибка вполне вероятна, как на уровне самого метода исследования, так и на этапе интерпретации результатов.
Рассмотрим оба случая.
Погрешности маммографии как метода исследования
Речь идет исключительно о рентгеновской маммографии, которую назначают пациенту первично. То есть, любое подозрение на новообразование в большинстве случаев подтверждается именно рентгеном. Затем уже при необходимости в ход идут дополнительные методы исследования – УЗИ, КТ, МРТ. Сегодня к маммографии помимо рентгеновского способа относится ультразвуковая маммография, компьютерная томография с режимом маммографии (КТ-маммография), МСКТ-маммография, МР-маммография (магнитно-резонансная томография).
При всех своих плюсах рентгеновская маммография имеет два существенных недостатка:
- Гипердиагностика злокачественных новообразований в молочных железах. Что это значит? То есть, радиолог ставит рак груди там, где его нет.
- Пациенткам в обязательном порядке приходится дополнительно обследоваться при помощи УЗИ, КТ, МРТ после сомнительного диагноза.
Тем не менее, при пальпируемых образованиях в 40% случаях не удается обнаружить рак молочных желез и поставить диагноз без рентгеновской маммографии. Только этот вид исследования позволяет диагностировать внутрипротоковые образования и накопление мелких очагов кальция в молочной железе (микрокальцинаты). 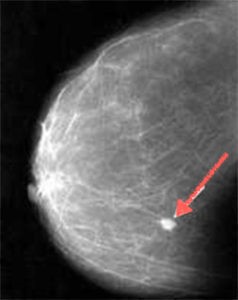
Рис. 4: Кальцификация молочной железы
Рентгеновская маммография - это метод, который, на самом деле, дает очень много ложных результатов. Сверхдиагностика с подозрением на рак молочных желез приводит к ложной тревоге пациенток и ненужной биопсии.
Исключить ошибку на уровне исследования помогает биопсия. Не спешите расстраиваться, ведь часто опухоль, которая по результатам маммографии носит злокачественный характер, после биопсии становится доброкачественной. Биопсия, как вид исследования, допускает всего 1% ошибок.
В клиниках, где нет хороших специалистов ультразвуковой диагностики, аппаратов КТ и МРТ, биопсия является единственным точным методом диагностики.
Можно ли сделать биопсию сразу, не прибегая к маммографии? Ответ: ни в коем случае.
Маммография помимо диагностической несет еще одну важную ценность для врачей онкологов, которые берут биопсию. Рентген помогает установить локализацию и размеры патологического процесса с точностью до миллиметра. Это важно, так как главное для онколога - взять материал из патологического очага, а не из здоровой ткани. 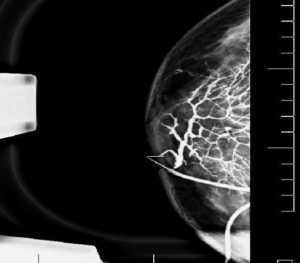
Рис. 5: Исследование протоков молочной железы (дуктограмма).
На Рис. 5 показано, насколько четко и подробно маммография визуализирует состояние протоков. Чего нельзя сказать о других диагностических методах.
Ошибочная интерпретация маммограммы
Возьмем, к примеру, липогранулему молочной железы. Это наиболее сложная дифференциация для специалистов, работающих на маммографах, между часто встречаемым доброкачественным образованием аденомой и часто встречаемой злокачественной опухолью аденокарциномой. Отличить липогранулему от злокачественной опухоли могут только рентгенологи, которые работают в специализированном центре и специализируются, непосредственно, на раке молочной железы.
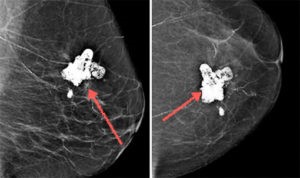
Рис. 6: Липогранулема на снимке маммографии
Исключить ошибочный диагноз на этапе интерпретации маммограммы поможет второе мнение врача-рентгенолога.
Биопсия или второе мнение врача – что лучше
Поскольку биопсия – это, все-таки, хирургическое вмешательство, на начальном этапе, когда есть сомнения в поставленном диагнозе, лучше этого вмешательства избежать. Воспользуйтесь вторым мнением, дабы исключить врачебную ошибку. Получить повторную расшифровку снимка маммографии от опытного врача-рентгенолога можно онлайн.
Если второе заключение подтверждает первое, стоит прибегнуть к биопсии.
Стандартная рентгеновская маммография - метод, который во всем мире приняли за скрининговый. В США выполняют его первый раз в 35 лет, повторно - в 40 лет. После 45 лет в Штатах делают маммографию раз в 2 года, после 50 лет - ежегодно. В России рентгеновскую маммографию выполняют впервые в 40 лет, а после 45 лет - раз в 2 года.
