КТ при раке легкого: стандартный протокол
Стандартным исследованием легких является спиральная КТ, выполняющая на вдохе. При СКТ коллимацию выбирают 5 мм, а питч 2 (скорость перемещения стола 10 мм). При МСКТ коллимация среза 1 мм. Когда вопрос стоит о выборе хирургической тактики лечения выполняется исследование с высокой лучевой нагрузкой от 5 до 25 мГр в зависимости от размеров пациента. В данном случае МСКТ выполнятся с коллимацией 0,5 мм. При подозрении на вовлечение в процесс грудной стенки или средостения, а также лимфатических узлов, радиолог обязан сделать фронтальные и сагиттальные переформатирования через средостение толщиной от 3 до 5 мм, чтобы визуализировать корни легкого и пораженную часть грудной клетки. Болюсное контрастирование йодсодержащими препаратами (ультравист, омнипак) при выполнении КТ органов грудной клетки проводится не часто. Накопления контраста опухолевой тканью создает предпосылки для качественной визуализации рентгеновскими методами. Спиральная рентгеновская компьютерная томография создает возможности для проведения процедуры через 25-30 секунд после поступления препарата в кровь. При процедуре в кубитальную вену вводится 50 мл препарата со скоростью 2 мл/с. При таком подходе существенно улучшается визуализация сосудов, питающих опухолевое образование. Топографо-анатомическое отношение определяет связь между здоровыми и неопластическими массами. Структура позволяет определить тактику терапии. Анализ томограмм осуществляется в трех режимах: костном, средостенном и легочном. Средостенный режим при раке легкого позволяет изучить мягкие ткани с плотностью от 0 до 500 HU. При легочном режиме оптимально визуализируется воздушную ткань легкого (плотность от -500 до -1500 HU). Денситометрические показатели легочной ткани определяют характер кровоснабжения исследуемой области. В опухолях интенсивно развиты сосуды. Скрининг рака легкого с низкой дозой. При спиральной КТ низкая доза для женщин составляет 0,4 мЗв и для мужчин 0,5 мЗв. Для сравнения хотелось бы привести дозу при рентгенографии в прямой проекции 0,05-0,1 мЗв и боковой проекции 0,12-0,32 мЗв. Скрининг выполнятся для подозрения на узелки. При подозрении выполняется повторное сканирование с более тонкими срезами и умеренно увеличенной дозой, что помогает для детального патоморфологического анализа узелка. Скрининг рака легкого с низкой дозой. При спиральной КТ низкая доза для женщин составляет 0,4 мЗв и для мужчин 0,5 мЗв. Для сравнения хотелось бы привести дозу при рентгенографии в прямой проекции 0,05-0,1 мЗв и боковой проекции 0,12-0,32 мЗв. Скрининг выполнятся для подозрения на узелки. При подозрении выполняется повторное сканирование с более тонкими срезами и умеренно увеличенной дозой, что помогает для детального патоморфологического анализа узелка. Для определения размера солидных узелков берут среднее значение диаметров, перпендикулярных друг другу. Для определения размера частично солидных узелков обязательно измерение диаметров перпендикулярных друг другу, как солидной, так и несолидной части узелка. Для того, чтобы правильно определить размер узелков нужно выполнить КТ с меньшей коллимацией так, как при толстых срезах узелок визуализируется по типу матового стекла. При обнаружении солидного узла разработаны следующие рекомендации: Узелок размер: меньше или равен 4 мм у пациентов с низким уровенем риска: не требуется повторная диагностика. у больных с высоким риском: повторное обследование через 12 месяцев и если нет никаких изменений, то пациент больше не нуждается в дополнительном обследовании. Узелок Размер: > 4-6 мм у пациентов с низким уровенем риска: повторное обследование через 12 месяцев и если нет никаких изменений, то пациент больше не нуждается в дополнительном обследовании. у больных с высоким риском: КТ через 6-12 месяцев и потом через 18-24 месяцев и если нет никаких изменений, то пациент больше не нуждается в дополнительном обследовании. Узелок Размер: > 6-8 мм у пациентов с низким уровенем риска: КТ через 6-12 месяцев и потом через 18-24 месяцев и если нет никаких изменений, то пациент больше не нуждается в дополнительном обследовании. у больных с высоким риском: : КТ через 3-6 месяцев, после через 6-12 месяцев и потом через 18-24 месяцев и если нет никаких изменений, то пациент больше не нуждается в дополнительном обследовании. Узелок Размер: >8 мм КТ с контрастным усилением, ПЭТ и биопсия. КТ через 3-6 месяцев, после через 6-12 месяцев и потом через 18-24 месяцев и если нет никаких изменений, то пациент больше не нуждается в дополнительном обследовании.Характеристики очага в легких при раке на рентгенограмме:
Нечеткие контуры. Лучистые контуры. Инфильтративный рост. КТ легких при раке отражает неравномерную структуру образования. Нередко на томограмме визуализируется слияние очагов между собой. У трети пациентов с периферическими опухолями появляется распад узла. Такие очаги в легких на КТ четко прослеживаются. Активный характер роста свидетельствует о злокачественности патологии. Очаги распада бывают разной формы и величины: мелкие, множественные, одиночные. Неправильная форма с мелкими фокусами некроза. Крупнофокусный распад с появлением крупной полости в центре. Периферическая опухоль имеет разные размеры, отражающие темпы роста, сроки выявления, агрессивность ракового образования. Распространение опухолевых клеток по лимфатическим сосудам с развитием лимфангита способствует появлению на томограммах «дорожки к корню». Существует 2 типа морфологической картины. Неоднородная тяжистость формируется вследствие периваскулярной, перибронхиальной инфильтрации. На КТ прослеживается цепочка метастатических лимфатических узлов в виде широкой, однородной линии. Аналогичные очаги в легких на КТ могут определяться при хронической пневмонии и туберкулезе. При раке редко виден дренирующий бронх в отличие от абсцесса легкого и туберкулезного процесса.Очаги в легких на КТ при опухоли.
Классификация рак легкого и его встречаемость. 1) Аденокарцинома. Опухоль встречается в 35% случаев рака легких. 2) Плоско-клеточная карцинома. Опухоль встречается в 30% случаев рака легких. 3) Крупноклеточный рак легких (крупноклеточная карцинома легких). Опухоль встречается в 15% случаев рака легких. 4) Мелкоклеточный рак легкого (Мелкоклеточная карцинома или овсяноклеточный рак легкого). Опухоль встречается в 20% случаев рака легких. Для каждого вида опухоли характерен свои специфические патоморфологические изменения, а, соответственно, и радиологические. Аденокарцинома. Чаще всего это узел округлой или образование неправильной формы максимальная толщина, которой не превышает 3 см. Инвазивные аденокарциномы могут иметь переменный внешний вид от консолидации до мультифокальных субсолидных узелков или массы. Плоско-клеточная карцинома. При центральном расположении плоско-клеточной карциномы часто возникает внутрипросветная непроходимость, что вызывает коллапс легкого и/или обструктивный пневмонит. При периферийном расположении плоско-клеточной карциномы визуализируется как твердый узелок или масса с или без нерегулярной границы. При визуализации неровных краев первое, что нужно заподозрить инфильтративный рост. Кавитация часто встречаются при плоско-клеточной карциноме. Кавитация является вторичным по отношению к опухолевому некрозу. В некоторых случаях, плоско-клеточная карцинома имеет центральный рубец с периферическим ростом опухоли. Крупноклеточный рак легких (крупноклеточная карцинома легких). Крупноклеточная карцинома легких, как правило, представлена в виде большой периферической массы с неровными краями. Очаговые некрозы могут присутствовать. Особенности крупноклеточной карциномы - это быстрый рост и раннее метастазирование. Мелкоклеточный рак легкого (Мелкоклеточная карцинома или овсяноклеточный рак легкого). Мелкоклеточный рак легкого расположен центрально в подавляющем большинстве случаев (90%). Рак прорастает из долевых бронхов, и, таким образом, визуализируется как внутригрудной процесс, проявляющийся расширением средостения. При мелкоклеточном раке часто вовлекаются в процесс лимфатические узлы средостения. Мелкоклеточный рак легкого является наиболее распространенной причиной обструкции, в результате компрессии, тромбоза или прямой инфильтрации.Метастазы в легких на КТ - характеристика очагов.
Наиболее часто встречаются метастазы следующих первичных опухолей: 1) Аденокарцинома молочных желез. 2) Колоректальная карцинома. 3) Почечно-клеточная карцинома. 4) Лейомиосаркома матки. 5) Хориосаркома. 6) Саркома Юинга. 7) Злокачественная меланома. 8) Остеосаркома. 9) Злокачественных опухолей яичек. 10) Карцинома щитовидной железы. Характер очагов определяется видом метастазирования (гематогенное, лимфогенное, имплантационное, интраканакулярное). Метастазы в легких на КТ характеризуется разной структурой, интенсивностью, свойствами. Метастазы в легких в виде миллиарного паттерна чаще характерно для следующих первичных опухолей, как сообщает Collins J и Stern EJ в своей книге «Радиология грудной полости». 1) Злокачественной меланомы. 2) Остеосаркомы. 3) Почечно-клеточной карциномы. 4) Карциномы щитовидной железы. 5) Трофобластическая болезнь. Также Collins J и Stern EJ отметили, что метастазы могут быть и одиночными. Одиночный метастаз в легком наиболее характерно для колоректальной карциномы, а также для: 1) Злокачественной меланомы. 2) Остеосаркомы. 3) Тестикулярной карциномы. 4) Аденокарцином. Метастазы аденокарцином склонны к росту вдоль стенок альвеолы. При таком росте возникает эффект консолидации, что характерно для пневмонии. В статье «Атипичные метастазы в легкие» радиологи Seo JB, Im JG, Goo JM доказали, что кавитации проявляются в 4% случаях метастазирования в легкое чаще при сквамозно-клеточных карциномах, а также при аденокарциномах и саркомах. Также данные авторы в своем исследовании заметили, что кальцификация хотя и более типична для очагов доброкачественной этиологии (гранулема или гамартома) так же встречается и при метастазировании легких. Метастазирование легких с кальцификацией встречается при папиллярном раке щитовидной железы и аденокарциномах. Для примера приведем описание метастазов легких на КТ - «Узловое образование верхнего сегмента правого легкого с лучистыми контурами, мелкобугристой поверхностью. Окружающая ткань обогащена очагами с сосудами». Компьютерная томография при легочном раке является необходимым методом исследования при отсутствии возможностей для проведения ПЭТ-КТ. Метод позволяет не только выявить опухоль на ранней стадии, но и также оценить динамику лечения.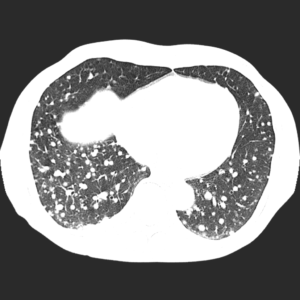 множественные очаговые изменения легких, характерные для метастатического поражения. У пациента диагностированы также множественные очаги печени;
множественные очаговые изменения легких, характерные для метастатического поражения. У пациента диагностированы также множественные очаги печени;
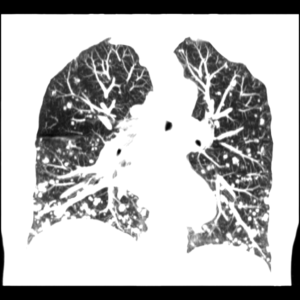 множественные округлые очаги во всех отделах легких ("классические" метастазы), изображение в корональной плоскости.
множественные округлые очаги во всех отделах легких ("классические" метастазы), изображение в корональной плоскости.
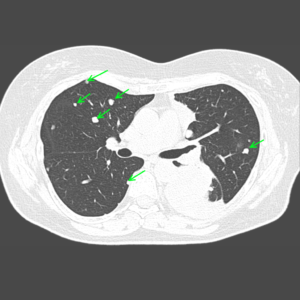 множественные очаговые изменения обоих легких, метастатическое поражение плевры слева, гидроторакс слева.
множественные очаговые изменения обоих легких, метастатическое поражение плевры слева, гидроторакс слева.
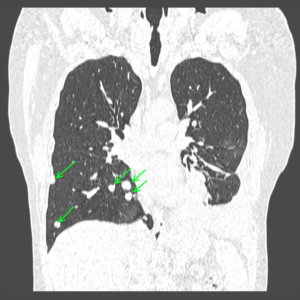 округлые тени с обеих сторон (изменения вторичные, метастатического характера); корональная плоскость тела.
округлые тени с обеих сторон (изменения вторичные, метастатического характера); корональная плоскость тела.
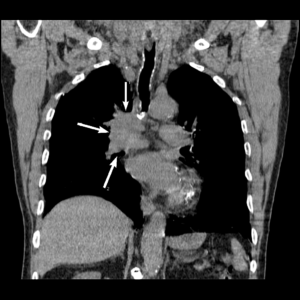 центральный рак правого легкого: визуализируется объемное образование корня правого легкого, сдавливающее и деформирующее расположенные рядом бронхи. "Мягкотканное" электронное окно, корональная плоскость.
центральный рак правого легкого: визуализируется объемное образование корня правого легкого, сдавливающее и деформирующее расположенные рядом бронхи. "Мягкотканное" электронное окно, корональная плоскость.
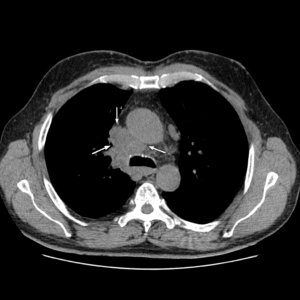 объемное образование солидного характера, прорастающее в средостение. Аксиальный срез.
объемное образование солидного характера, прорастающее в средостение. Аксиальный срез.
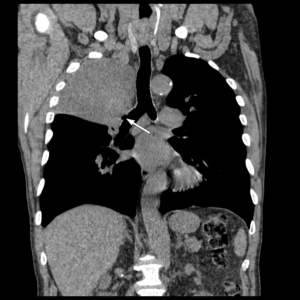 ателектаз верхей доли справа вследствие обтурации просвета верхнедолевого бронха опухолью. "мягкотканное" окно, корональная плоскость.
ателектаз верхей доли справа вследствие обтурации просвета верхнедолевого бронха опухолью. "мягкотканное" окно, корональная плоскость.
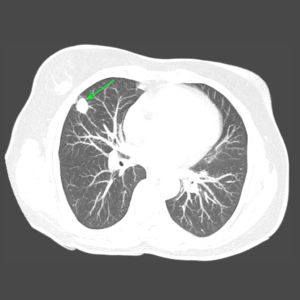 классическая картина периферической опухоли легкого: с правой стороны визуализируется объемное образование с лучистыми контурами, однородной структуры.
классическая картина периферической опухоли легкого: с правой стороны визуализируется объемное образование с лучистыми контурами, однородной структуры.
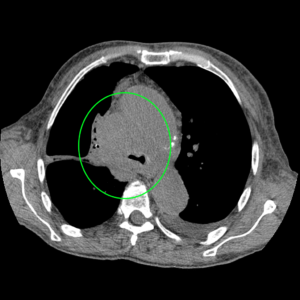 центральная опухоль правого легкого с прорастанием в средостение.
центральная опухоль правого легкого с прорастанием в средостение.
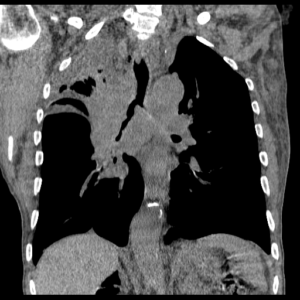 центральная опухоль справа, ателектаз верхней доли справа. Мягкотканное окно, корональная плоскость.
центральная опухоль справа, ателектаз верхней доли справа. Мягкотканное окно, корональная плоскость.
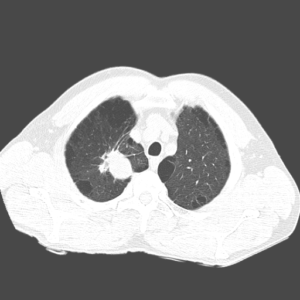 периферическое солидное образование верхушки правого легкого.
периферическое солидное образование верхушки правого легкого.
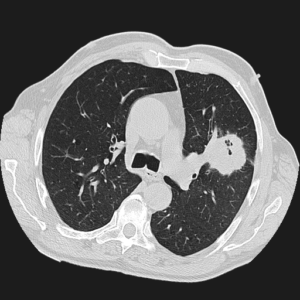 периферическое образование левого легкого с множественными очагами распада.
периферическое образование левого легкого с множественными очагами распада.
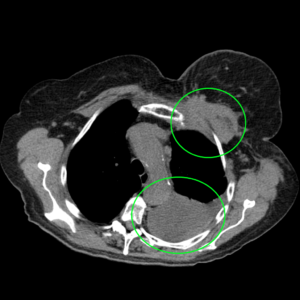 метастазы опухоли молочной железы в плевру, левосторонний гидроторакс.
метастазы опухоли молочной железы в плевру, левосторонний гидроторакс.
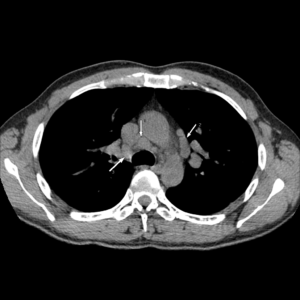 КТ-картина медиастинальной лимфаденопатии
КТ-картина медиастинальной лимфаденопатии
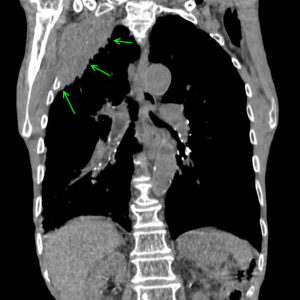 мезотелиома плевры с прорастанием в грудную стенку и деструкцией ребер.
мезотелиома плевры с прорастанием в грудную стенку и деструкцией ребер.
Другие статьи из раздела «КТ органов дыхания и грудной клетки»
